去年的病毒是什么病毒,hpv病毒是什么
去年(2024年)主要流行的病毒类型及影响分析
1.1 普通感冒病毒——鼻病毒的高发原因与症状表现
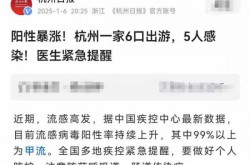
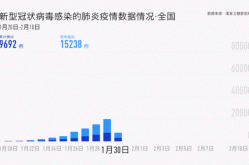
1. 鼻病毒是2024年最常被提及的病毒之一,占据了所有呼吸道感染病例的50%。这种病毒在冬季和春季尤为活跃,容易通过飞沫传播。
2. 症状通常包括流鼻涕、打喷嚏、喉咙痛和轻微发热,虽然一般不会导致严重后果,但对儿童和老年人来说仍需特别关注。
3. 由于鼻病毒具有高度变异性,疫苗研发难度较大,因此预防主要依赖于良好的个人卫生习惯和增强免疫力。
1.2 新冠病毒(SARS-CoV-2)在2024年的持续影响与防控措施
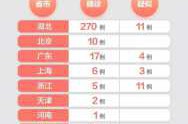
1. 尽管新冠疫苗的广泛接种降低了重症率,但SARS-CoV-2仍然是2024年重要的公共卫生议题,占比达到21%。
2. 全球范围内,各国继续采取严格的防疫措施,包括佩戴口罩、保持社交距离以及加强核酸检测。
3. 新冠病毒的变异株不断出现,给医疗系统带来了持续压力,同时也促使科研机构加快新型疫苗和抗病毒药物的研发。
1.3 季节性冠状病毒与其他呼吸道病毒的对比分析
1. 除了SARS-CoV-2,季节性冠状病毒在2024年也占有一席之地,比例为7.1%。
2. 这类病毒通常引起类似普通感冒的症状,但传染性较强,尤其在人群密集的环境中容易爆发。
3. 相较于其他呼吸道病毒,季节性冠状病毒的检测和防控策略仍在不断完善,需要更多公众教育和科学宣传。
1.4 RSV、博卡病毒等新型病毒的传播趋势与健康风险
1. 呼吸道合胞病毒(RSV)在2024年成为关注焦点,占比6.3%,尤其是在婴幼儿群体中引发较多住院病例。
2. 博卡病毒和人类偏肺病毒(hPIV)同样表现出较强的传播能力,分别占4.7%和3.9%。
3. 这些病毒多表现为轻度呼吸道感染,但对免疫系统较弱的人群可能带来更严重的健康问题,需引起高度重视。
HPV病毒的基本认知与分类解析
2.1 HPV病毒的定义及其在人体中的作用机制
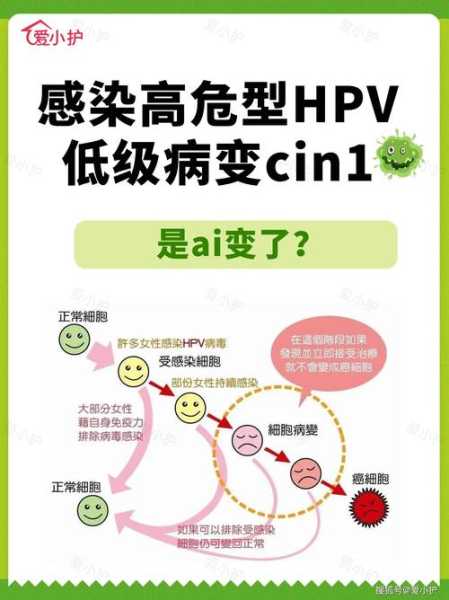
1. HPV,全称是人乳头瘤病毒,是一种专门感染人类皮肤和黏膜细胞的DNA病毒。
2. 它通过直接接触传播,尤其是性接触,进入人体后会附着在表皮或黏膜细胞上。
3. 病毒进入细胞后,会利用宿主细胞的资源进行复制,最终导致细胞异常增生或病变。
4. 这种病毒具有高度特异性,不同类型的HPV会对身体的不同部位产生不同的影响。
2.2 低风险型HPV与高风险型HPV的区别及临床表现
1. HPV病毒种类繁多,目前已发现超过100种类型,根据其对健康的影响,可分为低风险型和高风险型。
2. 低风险型HPV,如HPV6和HPV11,主要引起良性病变,例如生殖器疣或呼吸道乳头状瘤。
3. 高风险型HPV,如HPV16和HPV18,与多种癌症密切相关,包括宫颈癌、肛门癌、阴道癌等。
4. 了解这两种类型的区别,有助于更准确地评估感染后的健康风险。
2.3 HPV病毒与多种癌症之间的关联性研究
1. 研究表明,HPV感染是许多癌症的重要诱因,尤其是宫颈癌。
2. 全球约70%的宫颈癌病例由HPV16和HPV18两种类型引起,这使得它们成为重点防控对象。
3. 除了宫颈癌,HPV还可能引发肛门癌、外阴癌、阴道癌以及部分头颈癌。
4. 随着医学研究的深入,越来越多的证据支持HPV与癌症之间存在明确的因果关系。
HPV病毒的传播途径与感染风险因素
3.1 性接触作为HPV传播的主要方式
1. HPV病毒最常见且最主要的传播方式是性接触,包括阴道、肛门和口腔性行为。
2. 病毒可以通过皮肤或黏膜的微小破损进入体内,即使没有明显症状,也有可能传染给他人。
3. 由于HPV在感染初期可能没有明显表现,很多人在不知情的情况下成为传播源。
4. 这种传播方式使得HPV在全球范围内广泛存在,尤其在性活跃人群中更为普遍。
3.2 母婴传播与日常接触传播的可能性探讨
1. HPV也可以通过母婴传播,尤其是在分娩过程中,母亲的生殖道感染可能传给新生儿。
2. 虽然这种情况相对较少,但新生儿感染后可能出现呼吸道乳头状瘤等疾病。
3. 日常接触如共用毛巾、浴缸等也可能成为传播途径,但这类传播的风险较低。
4. 尽管如此,保持良好的个人卫生习惯仍是降低感染风险的重要措施。
3.3 高危人群与易感因素的识别与分析
1. 年轻人、性伴侣频繁更换的人群更容易感染HPV,因为他们的免疫系统尚未完全建立保护机制。
2. 免疫力低下的人群,如HIV感染者或接受免疫抑制治疗者,感染HPV后更难清除病毒。
3. 吸烟、长期使用避孕药、多产等生活习惯也可能增加感染风险。
4. 了解这些高危因素有助于提前采取预防措施,减少感染后的健康隐患。
HPV病毒感染的预防策略与疫苗接种现状
4.1 接种HPV疫苗的有效性与覆盖范围
1. HPV疫苗是目前最有效的预防手段,能够针对多种高风险和低风险HPV类型提供保护。
2. 当前市面上的HPV疫苗包括二价、四价和九价三种,分别覆盖HPV16、18等不同病毒亚型。
3. 研究表明,接种HPV疫苗后,感染相关癌症的风险可降低约90%,尤其是宫颈癌。
4. 随着疫苗技术的进步,未来可能会推出覆盖更多HPV亚型的新型疫苗,进一步提升防护效果。
4.2 不同年龄段人群的接种建议与政策支持
1. 世界卫生组织建议,女孩在11至14岁之间接种HPV疫苗最为理想,此时免疫系统对疫苗反应最佳。
2. 男性同样可以接种HPV疫苗,尤其推荐在青少年时期完成接种,以预防生殖器疣和相关癌症。
3. 许多国家已将HPV疫苗纳入儿童免疫计划,提供免费或补贴接种服务,提高接种率。
4. 对于未接种或未完成全程接种的人群,仍可通过补种获得一定保护,建议咨询专业医生。
4.3 提高公众意识与推动疫苗普及的措施
1. 增强公众对HPV病毒及其危害的认知,有助于消除误解,提升接种意愿。
2. 医疗机构和社区可以通过健康讲座、宣传手册等方式普及HPV知识,让更多人了解疫苗的重要性。
3. 家长应重视孩子的疫苗接种,尤其是在青春期前完成接种,为孩子筑起一道健康的防线。
4. 政府和社会组织也应加大宣传力度,推动HPV疫苗更广泛地覆盖到各个群体,真正实现全民健康保护。
本文系作者个人观点,不代表必修号立场,转载请注明出处!